Стенокардия: причины, методы диагностики и лечение
Содержание:
- Меры предосторожности при занятиях спортивными упражнениями и играми
- Голодное сердце
- Эпидемиология и факторы риска
- Диетические принципы при РА
- Обходной трубопровод
- Примерное меню на неделю
- Народные средства
- Снижаем вязкость и густоту крови
- Сахарный диабет и ССЗ
- Диагностика ишемической болезни сердца
- Сахарный диабет и артериальная гипертония
- ЗДОРОВОЕ ПИТАНИЕ
- Полезные продукты при стенокардии
- Причины
- Продукты, которые способны ухудшить или улучшить общее состояние
- Ишемическая болезнь сердца
- ЗАЧЕМ НУЖНО ОПРЕДЕЛЯТЬ УРОВЕНЬ ХОЛЕСТЕРИНА?
- С каким пролапсом освобождают от службы?
- Исключаем
- Инструментальная диагностика
Меры предосторожности при занятиях спортивными упражнениями и играми
Надо помнить, что увлекшись игрой, можно перегрузить организм и тем вызвать ухудшение здоровья.
Лицам неуравновешенным, чрезмерно возбуждаемым не следует заниматься спортивными играми из-за переживаний при проигрыше. Это относится и к тем, у кого нарушен ритм сердечной деятельности.
Занятия указанными видами физических упражнений, особенно у малотренированных и пожилых людей, требуют осторожности в связи с возможностью ухудшения состояния здоровья. Поэтому выбор вида физической активности, ее продолжительность, периодичность и частота должны согласовываться с врачом
Во время их выполнения следует ориентироваться на пульс, отражающий частоту сердечных сокращений
Поэтому выбор вида физической активности, ее продолжительность, периодичность и частота должны согласовываться с врачом. Во время их выполнения следует ориентироваться на пульс, отражающий частоту сердечных сокращений.
Голодное сердце
Сердце, как и любой другой орган, питают кровеносные сосуды, которые называются коронарными артериями. Сужение коронарных артерий приводит к недостаточному питанию мышцы сердца, к кислородному «голоданию», которое врачи обозначают термином «ишемия». Ишемия может возникнуть тогда, когда сердцу требуется больше питательных веществ, например, при физической нагрузке. При этом больной испытывает приступ дискомфорта в грудной клетке или стенокардию. Если кровоток по коронарной артерии внезапно перекрывается тромбом, то возникает острая кислородная недостаточность и формируется омертвление части сердечной мышцы, так называемый инфаркт миокарда.
Эпидемиология и факторы риска
В 2006 г/ смертность от болезней системы кровообращения в Российской Федерации составила 56,5% в общей структуре смертности. Из них около половины приходится на смертность от ишемической болезни сердца (ИБС). Стабильная стенокардия это одно из клинических проявлений хронического течения ИБС в основе которой лежит атеросклероз коронарных (сердечных) артерий. Поэтому факторы риска у них общие: мужской пол, возраст, повышение холестерина, артериальная гипертензия, табакокурение, сахарный диабет, низкая физическая активность, избыточная масса тела.
Частота стенокардии резко увеличивается с возрастом:
- у женщин с 0,1—1% в возрасте 45-54 лет до 10-15% в возрасте 65-74 лет;
- у мужчин с 2-5% в возрасте 45-54 лет до 10-20% в возрасте 65-74 лет.
Диетические принципы при РА
Цель выбора еды при ревматоидном артрите заключается в снижении воспалительных процессов, укреплении соединительной ткани суставов, ускорение метаболизма
При этом важно учитывать три важных показателя:
- В какой фазе протекает заболевание: активной или неактивной.
- Какова степень поражения костных и хрящевых структур суставов.
- Имеются ли осложнения. Например, ухудшение кровообращения, нарушение белкового обмена (амилоидоз).
Общие принципы составления протокола питания при ревматоидном артрите заключаются в создании баланса между физиологическими потребностями организма и рационом. При этом ограничивается потребление определенных жиров, легкоусвояемых углеводов, исключаются пищевые аллергены, резко снижается потребление соли.
Многие назначенные лекарства ухудшают состояние слизистой желудочно-кишечного тракта. Необходим дробный прием пищи, не менее пяти, лучше шести раз в сутки. Тепловая обработка сводится к запеканию, приготовлению на пару и варке.
В вопросе, что нельзя есть и пить, если у вас ревматоидный артрит, врачи рекомендуют пользоваться столом № 10 по Певзнеру. Средиземноморская и безглютеновая диеты строятся по тому же принципу. Ограничиваются или полностью запрещаются виды продуктов, в которых содержатся консерванты, вкусовые добавки и улучшители, красители. Ограничение накладывается на красное мясо, молочные продукты и цитрусы.
Важный аспект — калорийность. При нормальном весе она не должна быть ниже 2400 ккал. При избыточном весе калорийность снижается на 20–25 %, в зависимости от индекса массы тела. Прием жидкости — от 800 до 1000 мл, соли — менее 5 г. Полный отказ от соли не приветствуется, поскольку это может нарушить нервную проводимость.
Для наглядности рассмотрим, сколько необходимо потреблять основных ингредиентов, соли и воды в острой фазе, когда есть отеки, выраженные боли, признаки нарушения водно-солевого баланса, показано:
- 1700–1800 ккал;
- жиры 70–75 г, в приоритете растительные;
- белок 70 г (животный — не менее 60 %);
- вода до одного литра;
- соль 3 г.
Снижение энергетического показателя достигается уменьшением количества легкоусвояемых углеводов (сахар, сладости, каши) в пользу медленных (фрукты, овощи, отдельные виды круп). Чистый сахар — не более четырех чайных ложечек в сутки.
Запрещаются любые консервы, солености, маринованные продукты. Когда острая стадия проходит, количество белка возвращается до 90–100 г. При этом необходимо помнить: в 100 г мяса (говядина) всего 29 г белка, а в 100 г коровьего молока — всего 3,3 г белка. Исходя из этих показателей, необходимо составлять рецепты при ревматоидном артрите.
Обходной трубопровод
Если кровоток невозможно восстановить таким минимально травматичным методом, как коронарная ангиопластика, то прибегают к открытой операции — шунтированию коронарных артерий. При этом от аорты — главной кровеносной магистрали — к артериям сердца подводят взятые из других участков организма вены или артерии, так, чтобы обойти (шунтировать) зону сужения или закупорки. Подобные методы можно применять и при . Более того, в развитых странах они уже повсеместно применяются. Преимущество хирургических методов перед медикаментозными в том, что они быстро и полностью устраняют симптомы заболевания.
Примерное меню на неделю
Особенность диеты предполагает прием разрешенных продуктов на протяжении недели. Меню на неделю при стенокардии может и должно быть разнообразным. Распределение блюд обычно происходит индивидуально. Вы можете выбрать для себя варианты из приведенного ниже меню.
Понедельник
- Завтрак – овсяная каша, яйцо всмятку и чай.
- Обед – отварное филе с овощами либо овощной суп. Из напитков можно выбрать компот.
- Ужин – картофельное пюре с отварной рыбой, кефир.
Вторник
- Завтрак – творог с фруктами и чай.
- Обед – запеченный картофель с бефстроганов, вегетарианский борщ, кофе с молоком.
- Ужин – плов с отварным мясом, компот, зеленые овощи.
Среда
- Завтрак – молочный суп, чай.
- Обед – рыбные котлеты с овощами, свекольник, компот.
- Ужин – гречка с отварной телятиной, запеченные овощи, чай.
Четверг
- Завтрак – творожная запеканка, свежий сок.
- Обед – макароны с курицей, чай.
- Ужин – каша гречневая, тефтельки, салат, чай.
Пятница
- Завтрак – сок, плов фруктовый.
- Обед – куриные котлеты, овощной суп или вегетарианский борщ.
- Ужин – пюре с отварной или тушеной рыбой.
Суббота
- Завтрак – омлет, сок или зеленый чай.
- Обед – тушеные овощи, куриные котлеты, компот.
- Ужин – винегрет, отварная курятина, кефир.
Воскресенье
- Завтрак – молочный суп, чай.
- Обед – картофельный суп с гречкой или куриное филе с овощами.
- Ужин – рыбные котлеты с запеченными овощами, компот.
На обед и полдник можно выбирать йогурты, запеченные и свежие фрукты, кефир, желе, муссы, творог и другую легкоусваиваемую пищу.
Народные средства
Следующие продукты питания, приготовленные по народным рецептам, помогут в лечении и в профилактике ИБС:
- Очень хорошо сказывается на нормализации деятельности сердца при ИБС следующий рецепт. Возьмите 2 ч. л. сметаны, 1 ч. л. меда, 2 яйца без желтков. Взбить белки от яиц и сметану, затем в смесь добавить мед. Употреблять по утрам перед завтраком при ИБС.
- Для приготовления продукта понадобится перетертый хрен 1 чайная ложка и липовый мед. Все смешать и сразу съесть, запив водой за 60 минут перед завтраком. Рекомендуется принимать средство на протяжении месяца, можно полтора месяца. Лучше всего это делать в весенний или осенний период, когда возможно обострение ИБС.
Одной из основных причин возникновения и развития ИБС является слабость к жареной, копченой, жирной, мучной пище. Но диета поможет улучшить жизнь и здоровье человека, нарушать ее нельзя, особенно если вам ее прописал ваш лечащий врач.
Снижаем вязкость и густоту крови
Чтобы кровь свободно двигалась по сосудам, питала, а не перегружала сердце, она должна иметь нормальную консистенцию. Для этого важен объем выпитой жидкости. Необходимы преимущественно чистая вода, но также молочные напитки без сахара, морсы, соки, компоты. Жидкости следует пить 1,5 — 2 л в день, а в жару и все 3 л. Способствует разжижению крови употребление овощей, ягод, фруктов оранжевого и красного цветов. Это морковь, яблоки, свекла, перец, гранат, тыква, арбуз.
Рекомендуем прочитать о хронической сердечной недостаточности. Вы узнаете об этиологии и патогенезе заболевания, симптомах, диагностике, медикаментозном, хирургическом лечении, мерах профилактики. А здесь подробнее о том, как снять отек ног при сердечной недостаточности.
Сахарный диабет и ССЗ
Поражения сосудов сердца является основным фактором, вызывающим высокую летальность больных сахарным диабетом. Риск развития сердечно-сосудистых заболеваний у мужчин с сахарным диабетом в 2-3 раза, а у женщин в 3-5 раз выше, чем у лиц без нарушений углеводного обмена.
Атеросклероз коронарных сосудов и как следствие — ишемическая болезнь сердца, является главной причиной высокой смертности больных диабетом. По статистике больные сахарным диабетом составляют до 25% всех больных, госпитализированных по поводу острого инфаркта миокарда.
Следует с осторожностью относится к возможности наличия у больного ИБС, поскольку часто при сахарном диабете, стенокардия и инфаркт миокарда протекают бессимптомно. Больному с самого начала болезни необходимо провести исследование на наличие ишемической болезни сердца, а при ее наличии — уточнить степень поражения сердца и проконсультироваться у кардиолога
Также у больного с ИБС следует провести проверку углеводного обмена и при наличии сахарного диабета проконсультироваться у эндокринолога.
Особенности течения ИБС при сахарном диабете:
- одинаковая частота развития ишемической болезни сердца у мужчин и у женщин;
- высокая частота безболезненных форм ИБС и инфаркта миокарда, влекущих за собой высокий риск внезапной смерти;
- высокая частота развития постинфарктных осложнений;
- смертность вследствие перенесенного острого инфаркта миокарда в 2 раза превышают таковую у больных, не страдающих сахарным диабетом.
Повышенный уровень липопротеидов низкой плотности («плохой холестерин») и низкий уровень липопротеидов высокой плотности («хороший холестерин») являются важнейшими факторами риска ИБС у больных сахарным диабетом. При наличии ИБС у больных сахарным диабетом терапия должна начинаться вне зависимости от исходного уровня липопротеидов низкой плотности для достижения целевого уровня этого показателя 1,8—2,0 ммоль/л.
Терапия показана всем взрослым больным сахарным диабетом II типа, если общий холестерин больше 3,5 ммоль/л.
Диагностика ишемической болезни сердца
От своевременного выявления недуга и верной постановки диагноза зависит успешность профилактических и лечебных мер.
Конечно же, первоначальным этапом диагностики ИБС является сбор и анализ жалоб больного. Далее следует осмотр, в ходе которого врач-кардиолог измеряет АД пациента, визуально оценивает его состояние (степень отечности, оттенок кожи, потливость, поведенческие особенности и пр.), прослушивает стетоскопом его сердце на предмет шумов, сбоев ритма и т.п.
Далее специалистом могут быть назначены следующие анализы и исследования:
- клинические и биохимические анализы крови;
- исследование крови на маркеры инфаркта миокарда;
- электрокардиография (ЭКГ);
- эхокардиография (Эхо-КГ);
- СМАД;
- ЭКГ с нагрузкой;
- коронароангиография (рентгеноконтрастное исследование коронарных артерий).
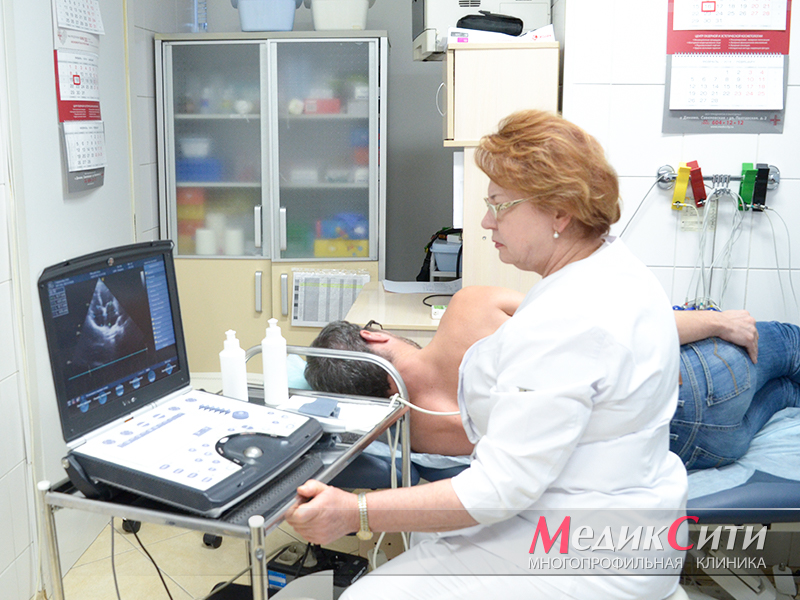
1
УЗИ сердца при ИБС
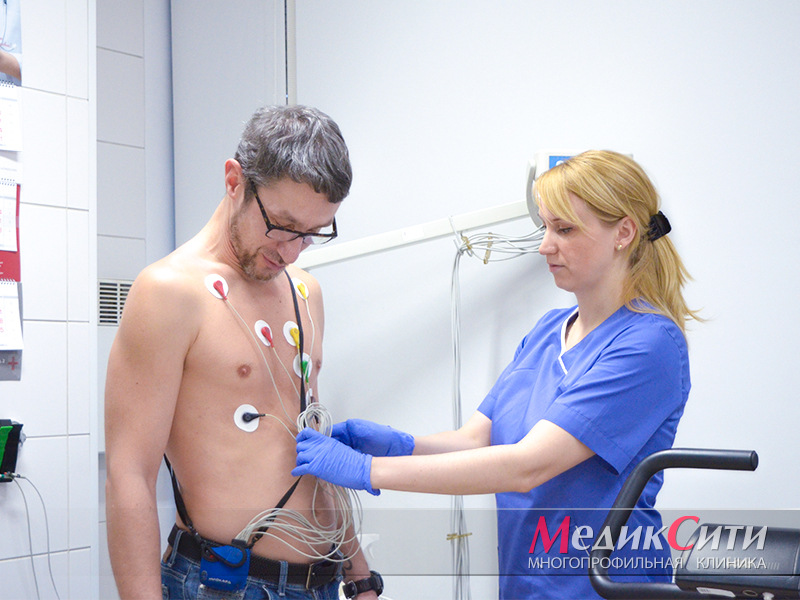
2
Диагностика ИБС в «МедикСити»
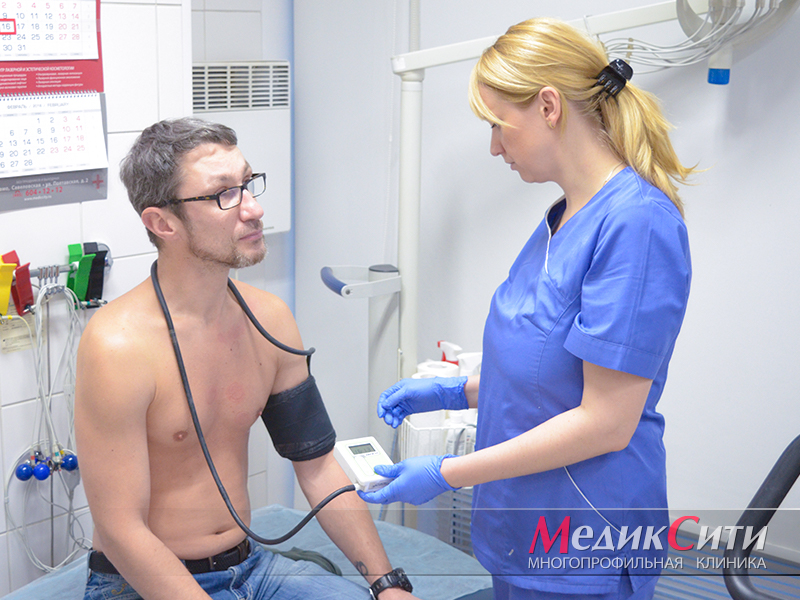
3
СМАД при ИБС
Сахарный диабет и артериальная гипертония
Артериальная гипертония в 3 раза чаще встречается у больных сахарным диабетом II типа, чем у больных без нарушения углеводного обмена, и очень распространена среди больных сахарным диабетом I типа.
Ожирение, пожилой возраст и поражения почек способствуют возникновению артериальной гипертонии у людей с сахарным диабетом.
Рекомендуемый уровень артериального давления у больных сахарным диабетом должен быть ниже 130/80 мм рт.ст.
Контроль артериального давления
Контроль артериального давления снижает:
- все осложнения на 24%;
- смертность на 32%;
- инсульты на 44%;
- сердечную недостаточность на 56%;
- микрососудистые осложнения на 37%.
Для снижения риска возникновения или осложнений сердечно-сосудистых заболеваний при сахарном диабете следует выполнять рекомендации, которые включают:
- изменение образа жизни — диета, физические нагрузки, отказ от вредных привычек;
- контроль артериального давления;
- наблюдение кардиолога;
- контроль электрокардиограммы;
- нормализацию уровня глюкозы в крови.
Санаторное лечение больных сахарным диабетом
В системе мероприятий по профилактике осложнений сахарного диабета широко используется санаторное лечение. Оно благотворно влияет на течение нередко сопутствующих диабету и осложняющих его заболеваний. Санаторное лечение закрепляет результаты лечения в стационаре и способствует быстрейшему восстановлению трудоспособности.
Решение о санаторном лечении следует принимать после консультации с врачом, т.к. санаторное лечение имеет как показания так и противопоказания.
Выбор того или иного санатория определяется не столько течение самого сахарного диабета, сколько наличием, характером и степенью выраженности сопутствующих заболеваний.
ЗДОРОВОЕ ПИТАНИЕ
Советы по правильному питанию для людей с повышенным уровнем холестирина в крови
| ПРОДУКТЫ, РЕКОМЕНДУЕМЫЕ ДЛЯ УПОТРЕБЛЕНИЯ | ПРОДУКТЫ, УПОТРЕБЛЕНИЕ КОТОРЫХ СЛЕДУЕТ ИЗБЕГАТЬ |
| Злаки, выпечка, сладости Хлеб грубого помола, каши (особенно из «Геркулеса»), приготовленные на воде, макаронные изделия, рис, бобовые (чечевица, фасоль или горох). |
Злаки, выпечка, сладости Хлеб высшего сорта, выпечка с большим содержанием жира (бисквиты, круассаны, пирожные), торты с шоколадным кремом, блины, пончики, жареные пирожки. |
|
■ Если очень хочется сладостей, то выбирайте самые низкокалорийные — фруктовое желе, овсяное печенье, фруктовое мороженое. |
|
| Молоко и молочные продукты, яйца Обезжиренное 0,5% или 1% молоко, нежирные кисломолочные продукты (сметана, йогурт), нежирный сыр (сыр из свежего коровьего молока), яичный белок. |
Молоко и молочные продукты, яйца Цельное молоко, сливки, плавленые и твердые сыры с высоким содержанием жира (30% и выше), взбитые сливки, яичный желток. |
|
■ Обезжиренное молоко содержит столько же белка, кальция и фосфора, сколько и цельное (жирное) молоко. ■ Яичные белки не содержат холестерина, поэтому заменяйте ими целые яйца в рецептах (одному целому яйцу соответствует два белка). Съедайте не более двух желтков в неделю. ■ Не добавляйте сыр в блюда, если там уже есть мясо (иначе удваивается содержание жира и калорийность). |
|
|
Супы Очищенные мясные или овощные супы, супы из рыбы. |
Супы Густые супы, супы-пюре, бульоны. |
|
■ Охладите мясной бульон и снимите слой застывшего жира. ■ Используйте в качестве основного блюда суп, заправленный рисом или макаронными изделиями. |
|
| Рыба и морепродукты Рыба белых сортов (особенно морская рыба, приготовленная на гриле, или варёная). Жирная рыба — скумбрия, сардины, сельдь, тунец, палтус. |
Рыба и морепродукты Икра, креветки, крабы, кальмары, рыба, приготовленная на сливочном масле или свином жире, лосось. |
| Мясо и мясопродукты Мясо курицы (без кожи), индейки, реже постная говядина, телятина, мясо ягнёнка. | Мясо и мясопродукты Любое зрительно жирное мясо, особенно свинина, колбасы и сосиски, салями, паштет, бекон, мясо утки, гуся. |
| Жиры Оливковое, подсолнечное или кукурузное масло. | Жиры Сливочное масло, свиной жир, сало, твердый маргарин. |
|
■ При приготовлении срежьте жир с мяса и удалите кожу птицы. ■ Ограничьте употребление субпродуктов, богатых ■ Избегайте жареной пищи. Если Вам приходится жарить, ■ Сочетайте мясные блюда с овощами или макаронами. |
|
| Овощи, фруктыВсе виды овощей и фруктов (свежие, замороженные, консервированные без сахара). | Овощи, фрукты Любые жареные овощи или овощи, приправленные сливочным маслом, картофель-фри, чипсы. |
|
■ Заправляйте овощные салаты и закуски лимонным соком, травами, специями. ■ Ограничьте использование майонеза, жирных соусов, кетчупа. |
|
| Напитки Все виды соков, приготовленных без сахара, несладкий чай, кофе, минеральная вода. |
Напитки Все виды соков с добавлением сахара, все виды безалкогольных напитков с добавлением сахара, напитки с добавлением шоколада, алкогольные напитки. |
|
■ Соблюдайте умеренность при употреблении спиртных напитков. Для мужчин рекомендуется не более двух алкогольных «напитков» в день, для женщин — один. Таким напитком может быть около 330 мл пива, |
Полезные продукты при стенокардии
Правильное питание чрезвычайно важно при стенокардии. Доказано,
что люди, страдающие избыточным весом, гораздо чаще подвержены данному
заболеванию, более того, высок риск возникновения осложнений
Поэтому
нужно сбалансировать питание и, таким образом, улучшить обменные
процессы в организме.
Что следует употреблять в еду страдающим от стенокардии:
В первую очередь каши. Особенно полезны гречка и пшено, так
как в них присутствуют
витамины группы В и калий. Более того, гречка обладает еще
и рутином (витамин Р), а из полезных минералов содержит кальций,
натрий, магний и железо.
Рис вместе с курагой
и изюмом, так называемая, кутья, полезен благодаря калию и магнию,
также он является адсорбентом, то есть, выводит вредные вещества
из организма.
Пшеница,
так как в ней много витаминов группы В, Е и биотина (витамина
Н), регулирующего углеводный обмен.
Овсянка
– в ней имеются пищевые волокна, препятствующие появлению холестерина
и клетчатка, очищающая организм. Кроме того, она богата витаминами
группы В, РР, Е и фосфором, кальцием, железом, натрием, цинком,
магнием.
Ячневая крупа
– она содержит витамины А, В, РР, Е, более того, в ней присутствуют
бор, йод, фосфор, цинк, хром, фтор, кремний, магний, медь, железо,
калий и кальций.
Морская
капуста, так как она содержит йод, фосфор, натрий, калий и
магний, а также фолиевую и пантотеновую кислоты. Благодаря своему
составу она улучшает обмен веществ в организме.
Полезны все фрукты и овощи (желательно, свежие, приготовленные
на пару или запеченные, так как тогда они сохранят все витамины
и минералы), бобовые, так как в них содержатся сложные углеводы
и клетчатка, а именно они и насыщают организм
При заболеваниях
сердца врачи рекомендуют есть бананы
ежедневно из-за высокого содержания калия.
Растительные масла – подсолнечное, оливковое, кукурузное, соевое,
так как они содержат моно- и полиненасыщеные жиры, а это витамины
А, D, E, K, F, которые участвуют в образовании клеток и обмене
веществ.
Следует есть рыбу (скумбрию, сельдь, форель,
сардину), дичь, телятину, индейку, курицу, так как в этих продуктах
имеется высокое содержание белка и низкое содержание жиров, таким
образом, достигается баланс обмена веществ.
Молоко и молочные продукты, так как в них содержится лактоза,
тиамин, витамин А, кальций.
Мед, так как он является источником
калия.
Важно выпивать не менее 2 литров жидкости в сутки.
Полезны изюм, орехи,
чернослив, соевые продукты благодаря содержанию калия
Причины
Атеросклероз
Считается, что ИБС начинается с повреждения внутреннего слоя коронарных артерий, иногда с самого детства. Повреждение может быть вызвано различными факторами такими как:
- курение;
- артериальная гипертензия (повышенное артериальное давление);
- высокий уровень холестерина;
- диабет;
- лучевая терапия грудной клетки (применяется при некоторых видах опухолей);
Как только стенка артерии повреждается, жировые отложения, состоящие из холестерина и продуктов клеточного распада, начинают накапливаться в сосуде. Этот процесс называется атеросклерозом. Когда эти бляшки начинают распадаться и трескаться, тромбоциты из кровяного русла стараются закрыть дефект, формируя тромб. Образующийся кровяной сгусток может заблокировать коронарную артерию, что, в свою очередь, может привести к инфаркту миокарда.
Продукты, которые способны ухудшить или улучшить общее состояние
Список того, что нельзя кушать при ревматоидном артрите, открывают блюда, способные негативно повлиять на состояние желудка и кишечника. Это жареное, копчености, острые приправы, любые виды бульонов: мясной, грибной, рыбный и даже овощной.
С осторожностью употребляются фрукты и овощи, богатые кислотами. Но исключать их нельзя, поскольку организму необходимы антиоксиданты и особенно витамин С, флавоноиды, ниацин
Поэтому шиповник, сладкий перец, апельсины и различные ягоды включаются в меню. Можно пить зеленый чай. Пользу принесут отруби (пшеничные, рисовые). Хлеб — в небольших количествах.
Обязательно необходимы источники полноценного белка, хондропротекторов, омега-3 жирные кислоты, минералы. К ним относится следующий ряд продуктов:
- куриные и перепелиные яйца;
- фрукты;
- овощи;
- зелень;
- орехи;
- морская рыба и морепродукты;
- заливные блюда, желе;
- хрящевые субпродукты (уши, ножки, пятачки);
- льняное масло.
Во время ремиссии разрешается употреблять сладости, мед, джем или варенье. А вот кофе и черный чай разрешены только некрепкие. Диета при ревматоидном артрите как серопозитивного, так и серонегативного типа, полностью исключает газированные напитки и алкоголь.
Ишемическая болезнь сердца
 Ишемия – это патологическое состояние, характеризующееся нарушением кровоснабжения какого-либо органа, и, как следствие, дефицитом кислорода и нарушением обменных процессов в тканях этого органа. При ишемической болезни сердца (ИБС) нарушается приток крови к сердечной мышце (миокарду) по сердечным (коронарным) сосудам.
Ишемия – это патологическое состояние, характеризующееся нарушением кровоснабжения какого-либо органа, и, как следствие, дефицитом кислорода и нарушением обменных процессов в тканях этого органа. При ишемической болезни сердца (ИБС) нарушается приток крови к сердечной мышце (миокарду) по сердечным (коронарным) сосудам.
Механизм развития
В упрощенном представлении сердце представляет полый мышечный мешок, своего рода насос, проталкивающий кровь по сосудам. Миокард является, пожалуй, единственной мышцей, пребывающей в состоянии постоянной работы в течение всей жизни человека, без права даже на кратковременный отдых.
Для обеспечения такой функциональной активности требуется интенсивный обмен веществ в миокарде. А для того чтобы этот обмен поддерживался на должном уровне, необходима интенсивная доставка кислорода по коронарным артериям. Эти артерии (правая и левая) являющиеся ветвями аорты, снабжают артериальной кровью миокард.
Многие внешние раздражители, в т.ч. физические и психические нагрузки, приводят к усилению работы сердца, проявляющемуся увеличением частоты сердечных сокращений и объема прокачиваемой по сосудам крови. Потребность миокарда в кислороде при этом усиливается. В норме увеличение притока крови к миокарду достигается за счет расширения просвета коронарных сосудов. При ИБС этот механизм нарушен, просвет коронарных артерий сужен, и это приводит к гипоксии (кислородной недостаточности) миокарда.
Сужение коронарных сосудов при ИБС обусловлено 3-мя факторами, среди которых:
- Спазм
- Атеросклероз
- Тромбоз.
Причем все эти 3 фактора взаимно отягощают друг друга. Отложение атеросклеротических бляшек на стенках коронарных сосудов приводит к нарушению кровотока по ним, и осложняется формированием тромбов. А спазм этих сосудов еще больше усугубляет окклюзию (закупорку) коронарных сосудов.
Причины
Ведущей причиной ИБС является атеросклероз. При этом состоянии избыточно содержащийся в крови холестерин откладывается на стенках различных артерий, в т.ч. и коронарных. Причин ИБС – великое множество, и среди них:
- Ожирение
- Гипертоническая болезнь
- Сахарный диабет и многие другие эндокринные заболевания
- Частые стрессы
- Нарушения работы других органов, прежде всего, почек
- Вредные привычки – алкоголь и курение.
Все эти факторы в той или иной степени нарушают тонус коронарных артерий (спазмируют их) и способствуют отложению атеросклеротических бляшек на коронарных артериях с дальнейшим формированием коронарной недостаточности.
Признаки
ИБС может протекать как в острой, так и в хронической форме. Хроническое течение ИБС принимает форму стенокардии. В зависимости от тяжести и клинического течения стенокардия делится на функциональные классы и формы (нестабильная, стенокардия напряжения, покоя).
Типичное острое проявление ИБС – это инфаркт миокарда, который развивается из-за нарушения притока крови. Инфаркт представляет собой омертвение (некроз) сердечной мышцы. Как острую форму ИБС выделяют также внезапную коронарную смерть. При этом состоянии ишемия настолько выражена, что быстро, практически моментально, приводит к изменениям в миокарде, несовместимым с жизнью. Еще выделяют в клинической практике ОКС – острый коронарный синдром. Это состояние, пограничное между нестабильной стенокардией и инфарктом миокарда. При ОКС налицо все проявления, типичные для ИБС.
Ведущим клиническим проявлением ИБС является т.н. ангинозный приступ. Этот приступ характеризуется болями за грудиной «по типу галстука». Боль носит давящий, сжимающий или жгучий характер, и зачастую отдает в межлопаточное пространство, левую руку, в ключицу, в нижнюю челюсть. Болевой синдром сопровождается одышкой, страхом смерти. При этом возможны нарушения сердечного ритма, колебания артериального давления в сторону увеличения или уменьшения, вплоть до нулевого уровня.
Лечение
Лечение ИБС проводится по нескольким направлениям:
- Влияние на причины данного заболевания. Снижение уровня холестерина, нормализация артериального давления, сахара крови при гипертонической болезни и сахарном диабете. Устранение других причин, опасных в плане коронарной недостаточности. Предотвращение тромбоза путем лекарственного «разжижения» крови.
- Снижение потребности миокарда в кислороде. Предусматривает уменьшение нагрузки на миокард – снижение работы сердца, уменьшение сократимости миокарда и частоты сердечных сокращений.
- Устранение симптомов и осложнений. Обезболивание, нормализация сердечного ритма.
В ходе всех этих мероприятий используются медикаменты различных групп.
ЗАЧЕМ НУЖНО ОПРЕДЕЛЯТЬ УРОВЕНЬ ХОЛЕСТЕРИНА?
Почему опасен высокий уровень холестерина?
При повышении уровня холестерина в крови на стенке
сосуда образуется атеросклеротическая бляшка, которая со временем может
полностью перекрыть просвет сосуда, что приводит к появлению
приступов боли в груди, возникновению инфаркта, инсульта и даже смерти.
Пациент высокого риска. Кто он?
У Вас высокий риск сердечно-сосудистых осложнений,
если Ваш диагноз: ишемическая болезнь сердца, атеросклероз сосудов
мозга или сахарный диабет. Вы нуждаетесь в безотлагательном назначении
гиполипидемической терапии.
Какими должны быть цифры холестерина?
Нормальным уровнем общего холестерина
является цифра ниже 5 ммоль/л. Если Вы перенесли инфаркт, инсульт,
болеете сахарным диабетом, перемежающейся хромотой, то уровень общего
холестерина должен быть ниже 4,5 ммоль/л.
Как можно снизить уровень холестерина?
Повышение физической активности.
Рекомендуются физические нагрузки умеренной интенсивности по 30-40
минут не менее трех раз в неделю.
Снижение холестерина с помощью лекарств. Наиболее
эффективными препаратами, снижающими холестерин, являются статины.
Статины снижают уровень «плохого» холестерина и повышают уровень
«хорошего». Снижение уровня холестерина с помощью статинов уменьшает в
два раза развитие инсульта и инфаркта, тем самым увеличивая
продолжительность жизни.
Если врач назначил Вам ТОРВАКАРД (аторвастатин), то Вы
должны знать, что ТОРВАКАРД следует принимать независимо от приема
пищи, один раз в сутки, в любое время в дозе, рекомендуемой Вашим
врачом.
Как долго нужно лечиться препаратами, снижающими холестерин?
Лечение повышенного уровня холестерина должно быть
длительным и постоянным. Не поддавайтесь искушению прекратить прием
лекарств без предписания врача, даже если уровень холестерина снизился
до нормальных значений.
Для прекращения развития атеросклероза, «рассасывания»
атеросклеротических бляшек необходимо 5-6 лет регулярного приема
статина.
С каким пролапсом освобождают от службы?
Берут ли в армию с пролапсом митрального клапана 2 и 3 степени? Здесь нужно разбираться отдельно в каждом случае. Объем обратного кровотока при 2 и 3 степени провисания клапана уже имеет значение, часто это состояние сопровождается клиническими симптомами.
Молодому человеку требуется медикаментозная поддержка или хирургическое лечение, его нужно оградить от стрессовых ситуаций и тяжелых физических нагрузок. Режим дня в армии может усугубить течение болезни у юноши.
С пролапсом 2 степени в армию берут не всех призывников. Здесь все зависит от степени выраженности аномалии и имеющихся симптомов патологии
Врачи военной комиссии обращают внимание на:
- нарушения сердечного ритма: аритмии, ощущение перебоев в работе сердца;
- признаки сердечной недостаточности;
- нарушения проводимости и возбудимости сердечной мышцы.
Обязательно для оценки выраженности нарушений со стороны сердца определяется функциональный класс (ФК) сердечной недостаточности. Их всего 4:
- нет необходимости в ограничении физической нагрузки. Ежедневная активность не вызывает никаких признаков патологии (одышки, тахикардии, обмороков или изменения цвета кожных покровов).
- признаки сердечной недостаточности дают о себе знать во время выполнения физических упражнений, но в покое они полностью отсутствуют.
- толерантность к физической нагрузке снижается, одышка, боли в сердце и другие симптомы беспокоят больного при выполнении привычной нагрузки.
- симптомы недостаточности кровообращения присутствуют даже в покое.
Юношу возьмут в армию, если у него обнаружен пролапс митрального клапана, который сопровождается сердечной недостаточностью 1 функционального класса
Особое внимание обращать нужно на наличие проявлений заболевания: служить можно при отсутствии симптомов со стороны сердечно-сосудистой системы, когда никакое лечение призывнику не требуется. С пролапсом митрального клапана 2 степени в армию берут, но есть некоторые ограничения в выборе войск: юноше присваивается категория Б-4
Она подразумевает под собой войска с минимальной физической нагрузкой.
Если обратный ток крови выражен в значительной степени, что соответствует 2-4 функциональному классу сердечной недостаточности, то юноше полагается освобождение от призыва (категория В). Дело в том, что пролапс митрального клапана при нагрузке может способствовать развитию осложнений: тяжелой сердечной недостаточности и нарушений ритма.
Прежде, чем проходить обследование в военкомате, при наличии патологических симптомов рекомендуется пройти обследование самостоятельно. В этом случае гораздо больше шансов, что военкомат отправит на дополнительное обследование: у призывника на руках будут медицинские документы, в которых уже фигурирует диагноз.
Если в военкомате не признают вашу болезнь и хотят отправить в армию, то обратитесь в “Военно-врачебную коллегию”. Мы защищаем права призывников и помогаем получить военный билет. Запишитесь на бесплатную консультацию по номеру 8(800)775 10 56 или в форме ниже.
Summary
Article Name
Пролапс митрального клапана и армия — как получить освобождение
Description
Что такое пролапс сердца, берут ли в армию с пролапсом митрального клапана 1 и 2 степени, как диагностируется болезнь на обследовании, какая опасность ждет призывника с пролапсом, читайте в нашей статье.
Author
Publisher Name
Военно-врачебная коллегия
Publisher Logo
Исключаем
Самое первое, от чего необходимо отказаться – копченая рыба и мясо, консервы в масле и соленые грибы Получается, что важно исключить из рациона все маринованные и консервированные продукты
То же самое можно сказать и о животных жирах. Они способствуют отложению холестерина на стенках сосуда в виде бляшек, что приводит к развитию и прогрессированию атеросклероза. Многим известно, что именно он является основной причиной развития ИБС.
В список запрещенных входят следующие продукты:
- печенка;
- сало;
- сердце;
- почки;
- яйца, в особенности желток;
- язык;
- колбасы;
- жирное сливочное масло.
Кроме того, не нужно употреблять наваристые бульоны, борщи и супы. Часто в процессе готовки некоторые добавляют бульонные кубики. Стоит отказаться от этой привычки, так как в них содержится большое количество плохих добавок и соли, которые оказывают отрицательное влияние на сердце и сосуды.

Достаточно редкими гостями на столе должны быть жареные и печеные пирожки, жирные блины, оладьи и любые вареники. Исключить из рациона также советуется торты и пирожные, основанные на большом количестве животных жиров, кофе, крепкий чай, шоколад, какао, пряности.
Инструментальная диагностика
Это обследования, выполняемые для подтверждения диагноза ИБС, выявление ее осложнений, оценки сердечно-сосудистого риска и прогноза жизни пациента.
1. Электрокардиография
Около половины пациентов со стенокардией, которая была подтверждена с помощью других методов, имеют нормальную электрокардиограмму (ЭКГ). При этом обнаружение на ЭКГ данных, свидетельствующих о гипертрофии миокарда, наличие патологического зубца Q (рубец) или изменения сегмента ST/T, увеличивают вероятность наличия стенокардии. Нарушения проводимости (АВ и внутри-желудочковые блокады) также встречаются у больных ИБС, но характеризуются низкой специфичностью при диагностике стенокардии.
Для увеличения диагностической значимости исследования может потребоваться проведение проб с физической нагрузкой.
2. Эхокардиография (ЭХО-КГ, УЗИ-сердца)
ЭХОКАРДИОГРАФИЯ (УЗИ СЕРДЦА) — высокоинформативный и безопасный метод визуализации сердца, позволяющий оценить не только структурные, но и функциональные изменения практически при всех сердечно-сосудистых заболеваниях
Особенностью исследования является то, что оно позволяет не инвазивно с высокой степенью достоверности оценить гемодинамику, анатомию стенок сердца и его клапанов, крупные сосуды, а также систолическую и диастолическую функцию миокарда, что особенно важно перед проведением любых оперативных вмешательств
Основная цель ЭХО-КГ при стенокардии — дифференциальная диагностика с некоронарогенной (не вследствие атеросклероза сердечных артерий) болью в груди, возникающей при пороках аортального клапана, гипертрофической кардиомиопатии, сердечной недостаточности, расширения аорты или легочной артерии и т.д.
3. Перфузионная сцинтиграфия миокарда с нагрузкой
В основе метода лежит принцип, согласно которому радионуклид (таллий-201 и технеций-99-m), вводимый в организм, в процессе циркуляции распределяется в сердечной мышце и отражает региональное состояния кровотока в сердце.
Данный метод обладает высокой чувствительностью в выявлении ИБС, однако является инвазивным и дорогостоящим, поэтому используется в специализированных центрах, когда диагноз затруднителен при использовании предыдущих методик.
